Definición de Odontología de Mínima Intervención (MIOC, por sus siglas en inglés) y de Odontología Mínimamente Invasiva (OMI).
Para muchos odontólogos, a qué facultad asistieron y cuándo lo hicieron continúa influyendo significativamente su punto de vista sobre el abordaje de la caries dental.
Muchos aprendieron a tratar las lesiones cariosas usando las formas de cavidades dentales predeterminadas propuestas por GV Black (clases I, II, III, IV y V). Este enfoque operatorio consistía en tallar cavidades con una geometría y dimensión específicas, únicamente en beneficio del material restaurador que se aplicaba, que era habitualmente amalgama. Poca o ninguna atención se le daba a la patología de la caries, al control del proceso de la caries o a la histología de los tejidos afectados.
Lamentablemente, este enfoque no permite reducir el riesgo de caries del paciente ni a reducir la incidencia de la caries dental en la comunidad.
El enfoque contemporáneo integral, y esencialmente preventivo, del abordaje de la caries pone al paciente y a su biología individual en primer plano. La atención bucodental de mínima intervención (OMI) es un marco de prestaciones clínicas centradas en el paciente y realizadas por un equipo de profesionales en todas las disciplinas restauradoras (incluida la cariología) y todos los pacientes, con las modificaciones pertinentes (véase la figura 1). Implica cuatro dominios de atención interrelacionados:
• La identificación del problema
Incluye la detección de la lesión, evaluación del riesgo del paciente, diagnóstico, pronóstico y plan de tratamiento personalizado.
• Prevención y control
Prevención primaria y secundaria de lesiones, control del proceso de la enfermedad, fomento de cambios en la conducta del paciente.
• Odontología mínimamente invasiva (OMI)
Las intervenciones quirúrgicas mínimamente invasivas son una forma de prevención terciaria de lesiones cariosas cavitadas, activas y físicamente imposibles de limpiar en pacientes que cumplen los protocolos de prevención primaria. El principio subyacente es conservar y preservar tanta estructura dental viable como sea posible, manteniendo la integridad y viabilidad del diente, preparándolo para el tratamiento restaurador definitivo.
• Revisión y recordatorio
Reevaluación de los tratamientos, monitorización del seguimiento del paciente de los cambios de conducta y adopción de nuevos hábitos personalizados según la evaluación del riesgo de caries1,2,3
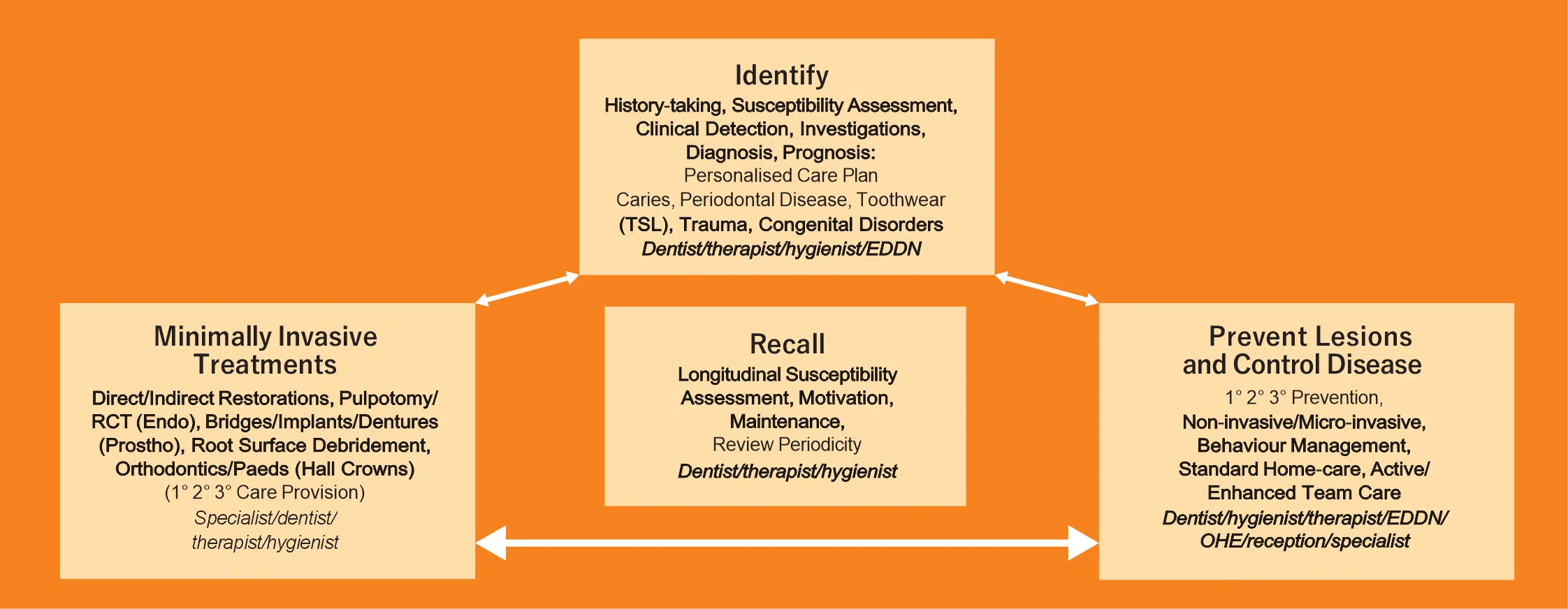
Figura 1: Marco de Odontología de Mínima Intervención (MIOC, por sus siglas en inglés) aplicado a las diferentes disciplinas de la Odontología Restauradora (Odontología Conservadora y Endodoncia, Periodoncia, Prostodoncia y Ortodoncia). Se muestran los cuatro dominios interrelacionados y los miembros de la clínica responsables de cada uno (Auxiliar de Odontología, Higienista Bucodental). La Odontología Operatoria Mínimamente Invasiva constituye uno de los dominios de marco MIOC para la prestación de una mejor atención bucodental. TSL – pérdida de superficie dental.3
Hay que valorar que el abordaje mínimamente invasivo de una sola lesión cariosa solo trata una pieza dental. No cura al paciente del proceso de la caries dental. Sin embargo, los cuatro dominios del marco OMI descrito anteriormente, junto con la interacción y el compromiso continuados del paciente, proporcionan una solución completa e integral para el tratamiento de las enfermedades bucodentales, como la caries.
¿Por qué debe intervenir el equipo clínico en el abordaje del proceso de la caries?4
Esta pregunta tiene dos sencillas respuestas: (1) para controlar el proceso de la caries y (2) prevenir o tratar lesiones existentes como consecuencia del descontrol de la enfermedad. Más específicamente, la intervención de la caries puede dividirse en tres fases preventivas diferenciadas, pero interrelacionadas:
- Prevención primaria – Garantiza que el equilibrio en salud del biofilm no deriva de forma irreversible hacia cambios patológicos (disbiosis del biofilm).
- Prevención primaria/secundaria – Garantiza que se mantiene el equilibrio mineral en la superficie dental o que se reequilibra tras una desmineralización inicial
- Prevención terciaria – Conserva la estructura dental y restablece la función y estética de la estructura afectada por las lesiones cariosas en progreso en un intento de reducir impactos físicos y biológicos negativos.
¿Quién debería intervenir en el abordaje del proceso de la caries?4
Cualquier “intervención” debe centrarse e involucrar directamente al paciente. Los miembros del equipo clínico (dentista, higienista, auxiliar de Odontología,
equipo de recepción, técnicos) deben reafirmar los mismos mensajes en un intento por ayudar al paciente a mejorar su salud bucodental.
Otras formas de OMI son la entrevista motivacional, utilizando un modelo conductual que incluya variables de capacidad, oportunidad y motivación (COM-B), deben reforzar el mensaje y la prestación de atención bucodental. Los pacientes deben asumir la responsabilidad de su propia higiene bucodental y de la elección de su estilo de vida.
La implicación psicológica del paciente susceptible es fundamental para mantener la salud bucodental a lo largo de la vida.
Sección 2: ¿Cuándo debe intervenir
el odontólogo en un proceso de caries?4,5
Las intervenciones disponibles para abordar todas las etapas de la lesión cariosa, desde la desmineralización más temprana de la superficie, a la cavitación grave de las últimas etapas, la destrucción del tejido y la necrosis pulpar, se describen en la figura 2.
Los procedimientos preventivos primarios no invasivos incluyen:
- Control del biofilm – Realizado por el paciente en casa y profesionalmente en la consulta por los miembros del equipo.
- Control de la mineralización – Mediante aplicaciones estándar en casa de fluoruro (dentífricos, colutorios) y/o fosfato de calcio (por ejemplo, b-TCP, CPP-ACP, ).
- Control de la alimentación – El equipo de la clínica (dentista y/o higienista) asesora a los pacientes en relación con la ingesta de azúcar libre, frecuencia, cantidad, etc.
Las intervenciones microinvasivas para la prevención primaria o secundaria de la caries dental incluyen:
- Selladores – Selladores de fisuras preventivos (sin extensión 1º) o terapéuticos (con extensión 2º) con composite fluido o, cuando no es posible controlar la humedad, con ionómero de vidrio (IV). Más eficaz en superficies de surcos oclusales.
- Infiltración de resina – Utilizada para el tratamiento de lesiones de mancha blanca incipientes en esmalte y áreas de hipomineralización en superficies lisas.
Las intervenciones operativas mínimamente invasivas son una forma de prevención terciaria de lesiones cariosas cavitadas, activas y físicamente imposibles de limpiar en pacientes que cumplen los protocolos de prevención primaria descritos anteriormente.
El principio subyacente es conservar y preservar tanta estructura dental viable como sea posible, en un intento de mantener la integridad biológica del diente y dar mejor soporte a la restauración definitiva.
Al igual que sucede con todos los tratamientos de restauración, debe tenerse en cuenta la edad del paciente y su salud sistémica, así como otros factores de riesgo antes de proceder.
Sección 3: Comprender los elementos que determinan el alcance de la extensión de la cavidad y formas de favorecer la adhesión y sellado periféricos.6,7
Eliminación del tejido cariado – El alcance de la eliminación de tejido viene determinado por la profundidad de la lesión cavitada activa y debe confirmarse clínica y radiográficamente. Si, tras realizar el examen radiográfico, se determina que la lesión se ha extendido solo hacia el tercio exterior de la dentina, puede maximizarse el soporte e integridad de la restauración eliminando el tejido cariado hasta alcanzar la dentina sana.
No obstante, si la lesión se aproxima a la pulpa (entre el tercio y el cuarto interior del espesor dentinario),
el mantenimiento de la vitalidad/sensibilidad de la pulpa debe ser prioritario y la dentina desmineralizada residual
afectada por caries debe dejarse intacta para evitar la exposición pulpar. En algunos casos, pueden conservarse y sellarse restos de dentina infectada por caries, en un intento de proteger la pulpa vital. Deben tenerse en cuenta dos factores adicionales al determinar la cantidad de tejido cariado que debe eliminarse al aplicar los principios mínimamente invasivos para conservar tejidos: en qué lugar de la cavidad se está eliminando el tejido (unión amelo- dentinaria o sobre la pulpa) y la calidad histológica de los tejidos (véase la figura 3).
Esmalte histológicamente sano – Es el sustrato ideal para dar soporte a los márgenes de la restauración y proporciona un sellado periférico óptimo. El esmalte desmineralizado, sin soporte dentinario y debilitado se debe eliminar con fresas o instrumentos manuales de corte, dejando un ligero bisel exponer los prismas a la vez que se expone un área mayor que favorezca la adhesión.
Dentina – El sellado y la adhesión de los materiales restauradores se consigue principalmente en el margen cavosuperficial de la restauración, junto a la unión amelo- dentinaria. Para optimizar esta adhesión, debe conservarse la dentina sana siempre que sea posible. Sin embargo, debe lograrse un equilibrio al intentar alcanzar la dentina sana durante la remoción de la caries al tiempo que se procura que la estructura del diente no se vea aún más afectada.
Por ejemplo, en una lesión cariosa proximal, excavar la dentina periférica sana puede resultar en un margen de la cavidad aún más subgingival. La humedad en esta región subgingival puede afectar al rendimiento del adhesivo o del material restaurador, reduciendo la calidad y la longevidad de la restauración final (véase la figura 4, donde se muestra un margen inferior proximal supragingival. Imagen cortesía de DNJ Ricketts). En otro ejemplo, una lesión oclusal en un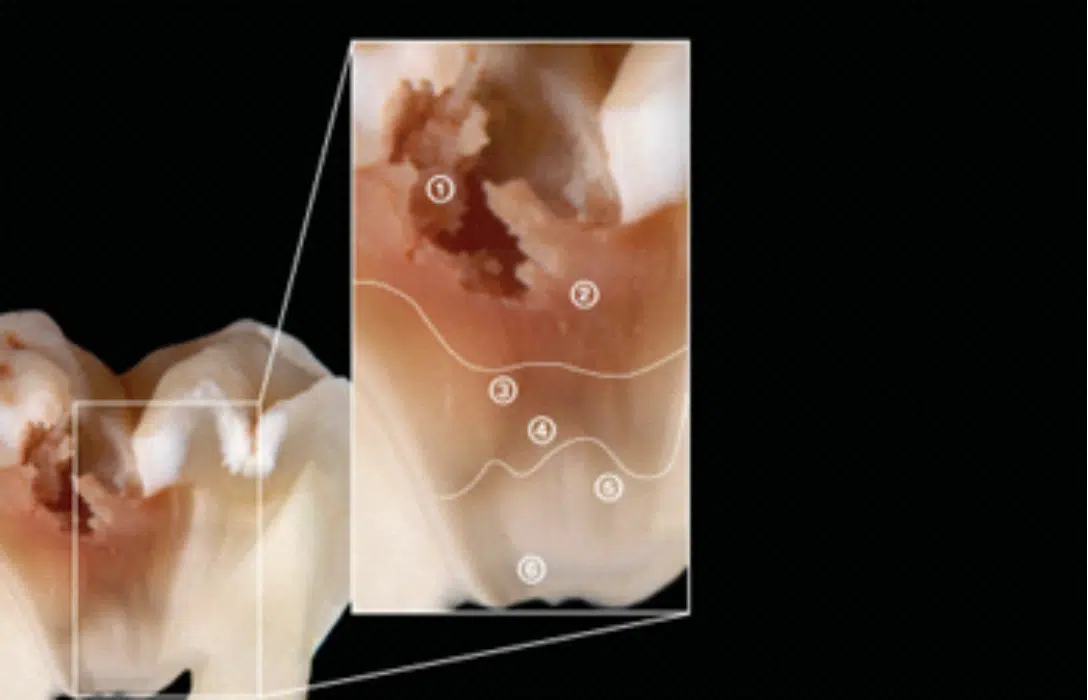
- Minimally invasive operative caries management: rationale and techniques. Br Dent J 2013: 214: 107-111),8 hay probabilidad de que haya una cantidad significativa de esmalte sano en la unión amelo-dentinaria. Por lo tanto, la lesión de la dentina puede abordarse de forma más conservadora, conservando la dentina afectada por la caries sobre la pulpa, en un intento de evitar la exposición pulpar.
Estado pulpar – Mientras que puede ser difícil determinar la vitalidad/sensibilidad pulpar, especialmente en dientes con lesiones cariosas profundas, el dentista debe pecar por exceso al intentar mantener la vitalidad con una restauración en lugar de realizar una pulpotomía o endodoncia.
Dicho esto, es importante que el paciente comprenda el proceso de toma de decisiones del profesional sanitario y que conozca los beneficios y riesgos de los diversos tratamientos. Todos los planteamientos y decisiones deben registrarse minuciosamente con medios actuales.
Restaurabilidad del diente – Debe evaluarse la cantidad, calidad histológica y distribución anatómica del tejido coronal remanente para determinar si la restauración definitiva es clínicamente viable.
Tipo/material de restauración – Una restauración directa adhesiva requerirá una preparación cavitaria menor ya que se retendrá nano/micromecánica o químicamente. Los materiales restauradores no adhesivos directos o indirectos requieren aún mayor sacrificio de la ya debilitada estructura dental para conseguir macrorretención, por lo que no se suelen recomendar.
Factores asociados al paciente – Riesgo de caries, seguimiento de las prácticas preventivas recomendadas, control de la calidad del biofilm y de la oclusión, entre otros, son determinantes a la hora de decidir la extensión de la preparación de la cavidad.
En síntesis, al practicar odontología mínimamente invasiva, las decisiones deben tomarse con el conocimiento adecuado de:
- Histología de los tejidos (con apreciación de los cambios ultraestructurales que se producen a través de la lesión y que pueden incluir dentina infectada, afectada y sana),
- Biomateriales dentales (comprender las interacciones de los componentes químicos de adhesivos y materiales restauradores con la estructura dental)
- La calidad de la ejecución del propio procedimiento clínico (control de la humedad, instrumentación, restauración, manipulación de materiales, etc.).
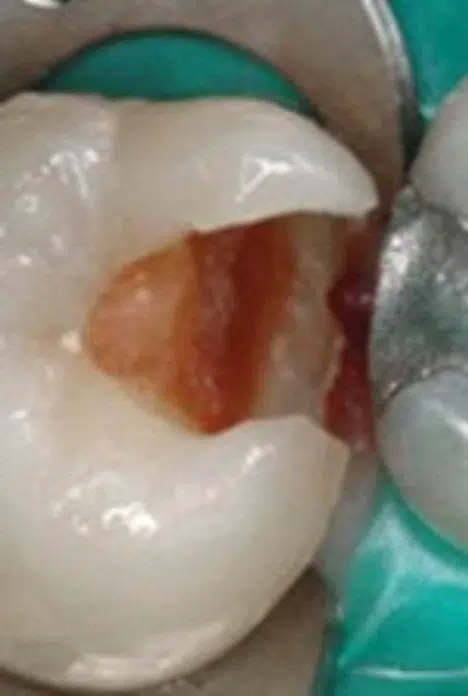
Lesión cariosa proximal profunda preparada mediante principios mínimamente invasivos de eliminación selectiva de la caries. La cavidad mantiene dentina sana periférica en la unión amelo-dentinaria, con solo un fino margen de esmalte sano. La dentina restante con manchas marrones es dentina correosa afectada por la caries con márgenes de esmalte sano alrededor de las paredes restantes de la cavidad. Esta eliminación selectiva de la caries reduce significativamente el riesgo de exposición directa de la pulpa, reduce el volumen final de la cavidad y garantiza un control eficiente del biofilm en la interfase de la restauración accesible (cortesía de DNJ Ricketts).

Una lesión cariosa, grande, activa y cavitada que no se puede limpiar en un molar maxilar. Se observa el aspecto blanquecido del esmalte desmineralizado y no soportado en la periferia de la cavidad y, debajo, la dentina infectada de caries, blanda, húmeda y de color marrón oscuro, superpuesta a la pulpa dental. La pulpa dio lecturas positivas en las pruebas de sensibilidad y, radiográficamente, la lesión no había irrumpido ni en la cámara pulpar ni en las superficies mesial/distal del diente.

Se ha eliminado el esmalte periférico desmineralizado con una fresa de diamante. También se podría haber utilizado abrasión con vidrio bioactivo (véase la tabla 2). El margen se ha biselado ligeramente, dejando el esmalte sano en el margen de la cavidad. Se ha mejorado el acceso directo a la dentina suave y húmeda, infectada de caries que se encuentra debajo.
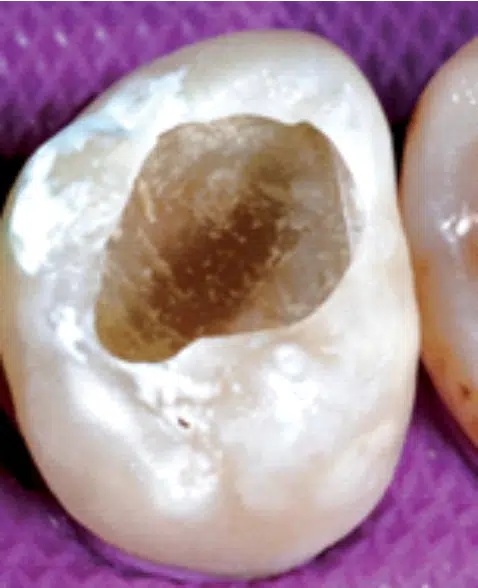
La dentina suave, húmeda, contaminada, de color marrón oscuro e infectada de caries se ha eliminado selectivamente de forma mínimamente invasiva con una fresa grande de carburo y cucharillas. También pueden usarse geles quimiomecánicos para eliminación selectiva de la dentina cariada (véase la tabla 2). Se ha conservado la dentina correosa, oscurecida, afectada por caries en la cavidad sobrepuesta a la pulpa, para evitar la exposición directa de la pulpa dental. La periferia de la cavidad comprende una gran área superficial de esmalte sano para facilitar una óptima adhesión y sellado de la restauración.

Los márgenes del esmalte se han grabado con ácido ortofosfórico al 37% 20 segundos y la dentina 10 segundos, seguido de lavado y secado para eliminar la humedad de la superficie. Aplicación de adhesivo en las paredes de la cavidad, secado con aire para eliminar los solventes y fotopolimerización durante 20 segundos. El aspecto brillante indica la presencia del adhesivo polimerizado que está listo para añadir el composite.
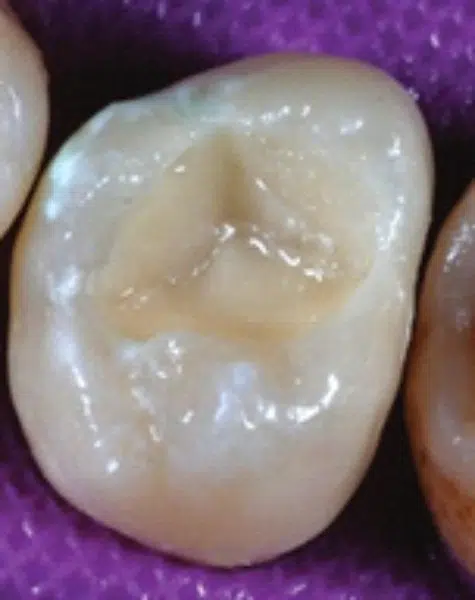
Composite del color de la dentina seleccionado previamente aplicado en incrementos de 2 mm y fotopolimerizado tras aplicar cada incremento. Se pueden usar composites para obturar cavidades de hasta 4 mm para reducir el tiempo de tratamiento. Se ha dejado espacio para la capa final de composite color esmalte. En este momento, se pueden añadir tintes para caracterizar aún más la restauración.

Restauración con composite tras el acabado. Los márgenes de la restauración están expuestos y el paciente puede limpiarlos con facilidad. El control continuado del biofilm es fundamental para el éxito clínico y la longevidad de la restauración.
Sección 4: Métodos para preservar la vitalidad/sensibilidad pulpar, evitando la exposición de la pulpa y realizando una remoción selectiva de la caries.
El objetivo de la eliminación selectiva de la caries en la intervención operatoria mínimamente invasiva de una lesión cariosa profunda es:
- Preservar la estructura dental
- Mantener la vitalidad pulpar
- Crear un sellado periférico de la interfase de la restauración.
Los elementos de discriminación clínica entre las diferentes zonas histológicas de una lesión cariosa y algunos ejemplos de las técnicas de remoción disponibles se presentan en las tablas 1 y 2 (adaptado de Banerįee A, Watson TF. Pickard’s Guide to Minimally Invasive Operative Dentistry, 10ª Ed. Oxford University Press, 2015).4





